Lékaři z I. interní kardioangiologické kliniky Fakultní nemocnice u sv. Anny v Brně a LF MU zhodnotili zkušenosti s léčbou nemoci COVID-19 ivermectinem. Lék je původně antiparazitární preparát, u nehož byly prokázány i antivirotické účinky. Lékaři analyzovali podání léku u 150 pacientů.
Ivermectin byl ve světě podán v řadě menších studií u onemocnění COVID-19. U některých z nich odborníci publikovali pozitivní účinky, jiné vyzněly neutrálně, preparát byl hodnocen jako bezpečný. Vzhledem k tomu, že indikace tohoto léku v léčbě nemoci COVID-19 není schválená, jedná se o léčbu experimentální. V České republice je možné ho podávat během hospitalizace a také používat v ambulantní léčbě (rozhodnutí MZ z 12. 3. 2021) dle uvážení ošetřujícího lékaře a po souhlasu a poučení pacienta.
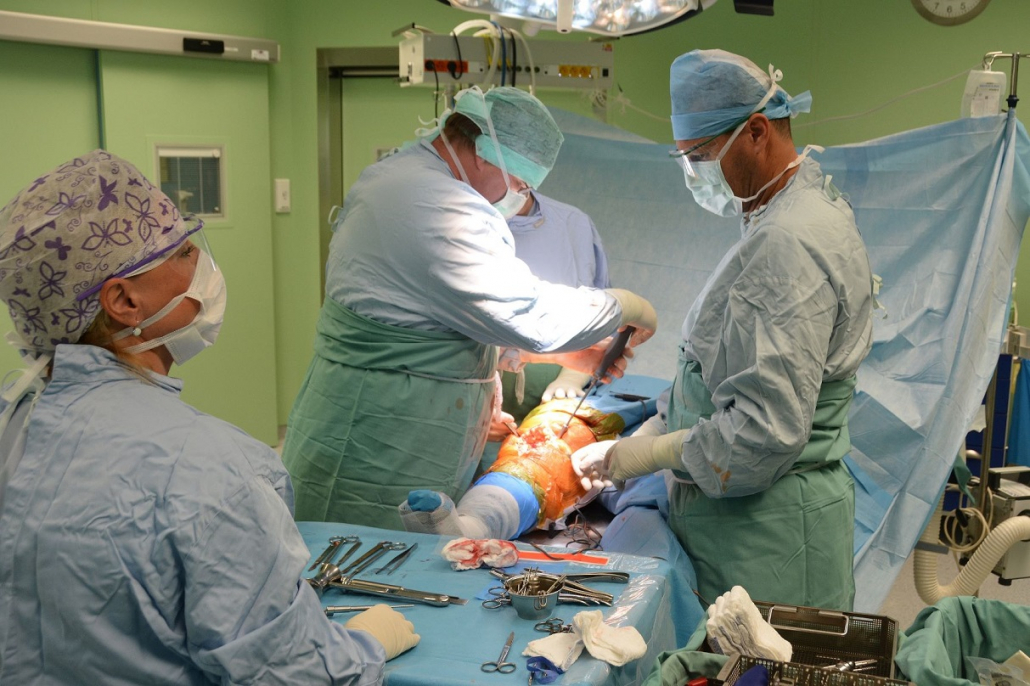
„V naší nemocnici jsme ivermectin doposud podali – včetně první skupiny pacientů léčených prosinec 2020 – leden 2021 – 150 pacientům s průměrným věkem 63 let (32-93, medián 65). Dávkování u většiny pacientů bylo 0,2mg/kg. Do této analýzy jsme zařadili pacienty, kteří dostali alespoň dvě dávky léku. U této skupiny pacientů jsme nezaznamenali žádný klinicky významný nežádoucí účinek léku. Jednalo se v naprosté většině o pacienty JIP a jednoho standardního oddělení. V léčbě jsme používali další běžně doporučené léky bez omezení dle jejich běžných indikací v závislosti na stavu pacientů,“ uvedl iniciátor analýzy a primář I. interní kardioangiologické kliniky FNUSA a LF MU MUDr. Michal Rezek a dodal: „117 pacientů v průběhu hospitalizace vyžadovalo oxygenoterapii a byli léčení kortikoidy, 42 léčbu vysokoprůtokovým kyslíkem (HFNO), 17 pacientů bylo souběžně léčeno remdesivirem. 18 pacientů jsme přeložili na anesteziologicko resuscitační kliniku z důvodu nutnosti mechanické plicní ventilace, přičemž šest z nich zemřelo, zbytek, tedy 12 pacientů, bylo úspěšně extubováno, následně jsme je mohli přeložit zpět na běžné oddělení a propustit z nemocnice domů. Nemocniční úmrtnost tak byla u 150 pacientů deset procent (průměrný věk 75 let).“
Lékaři konstatovali, že pro průkaz účinku ivermectinu je třeba větší randomizované, placebem kontrolované studie. „Výsledky naší léčené skupiny potvrdily již opakovaně publikovanou dobrou toleranci léčby a zároveň naznačují možný pozitivní efekt. Ten však nelze kvantifikovat vzhledem k absenci kontrolní skupiny. Nemůžeme ho tedy na základě této retrospektivní analýzy považovat za potvrzený, nicméně se nám jeví jako smysluplné v léčbě pokračovat. Jasnější evidenci může přinést jen prospektivní randomizovaná, placebem kontrolovaná klinická studie, kterou jsme ve spolupráci s Lékařskou fakultou Masarykovy univerzity a Czecrin připravili, a která nyní byla odeslána ke schválení do Státního ústavu pro kontrolu léčiv. Bude-li projekt schválen, může se však limitací stát počet zařazených pacientů v době poklesu incidence nemoci,“ upřesnil primář Michal Rezek a zmínil ještě jednu zajímavou věc. „Pozoruhodná je skutečnost, že ve skupině analyzovaných pacientů jich celkem 17 dostalo kombinaci remdesiviru a ivermectinu. A ani u těchto pacientů nebyl pozorován žádný nežádoucí účinek léčby, naopak. Z těchto pacientů zemřel pouze jeden člověk na druhotnou komplikaci v době, kdy se zlepšoval z covidového zápalu plic. To je zajímavý výsledek, který stojí za případné další zkoumání a zhodnocení na větším počtu pacientů. Kombinovaná antivirotická léčba by pravděpodobně mohla mít větší účinnost u hospitalizovaných pacientů než léčba jedním preparátem.“